Skład i funkcje krwi
Podstawowe dwa główne składniki krwi to:
- elementy morfotyczne (komórkowe) – stanowią 45% objętości krwi, są nimi krwinki czerwone i białe oraz płytki krwi.
- osocze (plazma) – stanowi około 55% objętości krwi, w nim zawieszone są elementy komórkowe.
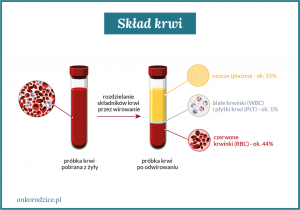
Osocze to żółtawy, przeźroczysty płyn, który uzyskuje się przez wirowanie pobranej próbki krwi (zabezpieczonej dodatkowo przed krzepnięciem). W jego skład wchodzą:
- woda (ok. 90%),
- białka (ok. 7%),
- związki organiczne i nieorganiczne (ok. 3%): lipoproteiny, kwasy tłuszczowe, cholesterol, trójglicerydy, hormony, glukoza, witaminy rozpuszczalne w tłuszczach (A, D, E, K), dwutlenek węgla, produkty metabolizmu białek (mocznik, aminokwasy), produkty metabolizmu hemu (bilirubina oraz urobilinogen), sole mineralne (Cl−, K+, Na+).
Elementy morfotyczne (komórkowe) produkowane są w głównie w szpiku kostnym. Jest nim miękka, gąbczasta, siatkowata substancja wypełniająca wnętrze głównie dużych kości. W okresie życia płodowego i u niemowląt szpik czerwony znajduje się prawie we wszystkich kościach, a w miarę dojrzewania ustępuje i przekształca się w szpik żółty, składający się głównie z komórek tłuszczowych i tkanki łącznej. U dorosłych, zdrowych ludzi występowanie szpiku czerwonego ograniczone jest do główek kości długich, obręczy kończyn dolnych (miednicy) i górnych, mostka, zakończeń żeber i płaskich kości czaszki.
Szpik, jako główny narząd krwiotwórczy, działa jak fabryka komórek krwi – tam produkowane są komórki macierzyste (krwiotwórcze), które przekształcają się dalej w komórki macierzyste mieloidalne lub limfoidalne. Ostatecznie powstają z nich elementy morfotyczne (komórkowe), takie jak:
- Krwinki czerwone (erytrocyty, RBC – red blood cells)
Ich zadaniem jest dostarczanie tlenu do narządów ciała, a ich kolor powoduje, że krew jest czerwona. Niedobór czerwonych krwinek powoduje anemię, osłabienie, spłycenie oddechu, zawroty głowy i zmęczenie. W ich skład wchodzi białko zawierające jony żelazowe (hemoglobina) wychwytujące w płucach tlen, który jest następnie transportowany do wszystkich narządów, tkanek i tam uwalniany. - Białe krwinki (leukocyty, WBC – white blood cells)
Odpowiadają za zwalczanie infekcji i chorób. W sytuacji, gdy ich brakuje (dochodzi do leukopenii) organizm nie radzi sobie z infekcjami (bakteryjnymi, wirusowymi i grzybiczymi). Rozróżniamy pięć rodzajów krwinek białych: granulocyty obojętnochłonne (neutrofile), granulocyty kwasochłonne (eozynofile), granulocyty zasadochłonne (bazofile), monocyty i limfocyty. - Płytki krwi (PLT – platelets)
Regulują krzepliwość krwi i zapobiegają nadmiernemu krwawieniu w czasie uszkodzenia naczyń krwionośnych . Niedobór płytek krwi (trombocytopenia) może powodować siniaki, wybroczyny i krwawienia.
Podstawowymi funkcjami krwi i układu krwionośnego są:
- rozprowadzanie tlenu po organizmie i odprowadzanie z tkanek do płuc dwutlenku węgla (wymiana gazowa) – za pomocą hemoglobiny zawartej w czerwonych krwinkach (erytrocytach),
- transport do wszystkich komórek ciała: witamin, składników odżywczych, hormonów, czynników krzepnięcia i innych substancji niezbędnych do życia,
- odprowadzanie produktów przemiany materii (substancji zbędnych lub szkodliwych) do narządów wydalniczych (nerek, gruczołów potowych) i wątroby,
- transport komórek krwi ze szpiku kostnego (a także gruczołów limfatycznych) do centralnego układu krwionośnego,
- udział w procesach krzepnięcia,
- regulacja ciepłoty ciała,
- udział w obronie organizmu przeciw infekcjom.
Morfologia krwi
Morfologia krwi obwodowej to podstawowe i najczęściej wykonywane badanie krwi obwodowej, które polega na ocenie jakościowej oraz ilościowej elementów morfotycznych krwi (komórek krwi) i obejmuje:
- ustalenie liczby elementów morfotycznych krwi: krwinek czerwonych (erytrocytów), białych (leukocytów, WBC) oraz płytek krwi (trombocytów, PLT),
- ocenę cech krwinek czerwonych – na podstawie liczby krwinek czerwonych (RBC), stężenia hemoglobiny (HGB) i wartości hematokrytu (HCT) obliczenie wartości tzw. wskaźników erytrocytarnych, do których zalicza się średnią objętość krwinki czerwonej (MCV), średnią masę hemoglobiny w krwince (MCH) i średnie stężenie hemoglobiny w krwince (MCHC);
- ustalenie procentowego udziału różnych typów białych krwinek czyli leukocytów (WBC).
Wynik badania jest zwykle przedstawiony w postaci komputerowego wydruku i zawiera najczęściej:
- symbole poszczególnych badań (angielskojęzyczne skróty nazw badań); do podstawowych parametrów zalicza się: WBC, RBC, HGB, HCT, MCV, MCH, MCHC, PLT,
- wyliczone dla danej próbki krwi wartości poszczególnych parametrów,
- przedział wartości prawidłowych (czyli od najniższej wartości uznawanej za prawidłową do najwyższej – tzw. normy) dla poszczególnych parametrów,
- informację przy wynikach, jeśli są poza granicami normy, w postaci strzałki lub liter L bądź H. Wartości poniżej normy oznacza się strzałką ↓ lub literą L (Low – niski), a wartości powyżej górnej granicy normy – strzałką ↑ lub literą H (High – wysoki).
Normy i odchylenia krwinek czerwonek (erytrocytów, RBC)
Ocenę stanu układu czerwonokrwinkowego interpretuje się w oparciu o parametry ściśle ze sobą powiązane, a więc krwinki czerwone (RBC), hemoglobinę (HGB), hematokryt (HCT) i wskaźniki erytrocytarnne (MCV, MCH, MCHC).
Poziom czerwonych krwinek (RBC) odbiegający od normy powinien być analizowany wraz z poziomem hematokrytu i stężeniem hemoglobiny. Wartości podwyższone nazywamy nadkrwistoścą (lub erytrocytoza), a obniżone niedokrwistością czyli anemią.
Normy liczba krwinek czerwonych (liczona w mikrolitrze krwi) waha się w zależności od wieku i płci i wynosi: dla dzieci od 4.6 do 4.8 milionów/μl.
Normy i odchylenia krwinek białych (WBC)
Wartości referencyjne WBC zależą od wieku oraz płci, co pokazuje poniższa tabela.
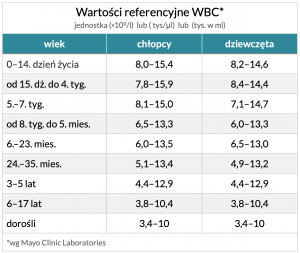
Podwyższona wartość WBC (tzw. leukocytoza) może być spowodowana czynnikami fizjologicznymi, występuje także u noworodków, u kobiet w ciąży i połogu, a także po intensywnym wysiłku fizycznym lub w wyniku stresu, bólu, przegrzaniu lub wychłodzeniu organizmu, spożycie posiłku przed pobraniem krwi. Te przyczyny mogą podnieść poziom WBC do wartości nie większej niż kilkanaście tys. w ml krwi.
Inne przyczyny leukocytozy, która wywołana jest przez wzrost granulocytów obojętnochłonnych (neutrofili), to m.in zakażenia (głównie bakteryjne), oparzenia, nowotwory (w tym białaczki), ostre krwotoki, urazy, usunięcie śledziony (splenektomia), zażywanie niektórych leków (np. glikokortykosterydy)
Wartość WBC niższa od dolnej granicy normy to leukopenia, przy której wyróżniamy różne stany obniżenia poziomu granulocytów obojętnochłonnych (neutrofili):
- neutropenia – gdy neutrofile spadną poniżej 1,5×109/l , przy spadku poniżej 1,0×109/l (1 tys. w ml) zwiększa się znacznie ryzyko zakażeń bakteryjnych,
- agranulocytoza – gdy liczba neutrofili spada poniżej 0,5×109/l pojawia się bezpośrednie zagrożenie życia przez infekcje bakteryjne.
Każde wystąpienie leukopenii (szczególnie gdy pogłębia się z badania na badanie) powinna być zgłoszone lekarzowi i w razie potrzeby poddane dalszej diagnostyce (zwłaszcza gdy pojawią się inne nieprawidłowości w morfologii i objawy kliniczne) lub pozostawione do obserwacji.
Najczęściej leukopenia jest spowodowana przez: zakażenia wirusowe (m.in. grypa, odra, różyczka, ospa wietrzna), ciężkie zakażenia bakteryjne (gruźlica lub dur), niedobór witaminy B12 lub B9 (kwasu foliowego), uszkodzenia szpiku przez leki (m.in. cytostatyki, leki na nadczynność tarczycy, leki przeciwpadaczkowe, sulfonamidy, leki przeciwbólowych z grupy NLPZ) lub substancje chemiczne (benzen) czy radioterapię, zespoły wielodysplastyczne (MDS), białaczki i nowotwory dające przerzuty do szpiku.
Normy i odchylenia liczby płytek (PLT)
Poziom płytek może rosnąć podczas wysiłku i przy niektórych zaburzeniach wywołanych przez infekcje, zapalenia, nowotwory i usunięciem śledziony, a maleje na krótko przed miesiączkowaniem. Prawidłowy poziom liczby płytek wynosi od 150 000 do 400 000/μl krwi. Liczba poniżej 50 000/μl może powodować spontaniczne krwawienia, a poniżej 5 000/μl istnieje ryzyko groźnych krwawień zagrażających życiu.
Kalkulator morfologii
Portal onkologia-dziecieca.pl stworzył, we współpracy ze specjalistami z dziedziny onkologii i hematologii dziecięcej, narzędzie pomocne w interpretacji najistotniejszych parametrów badania krwi u pacjentów pediatrycznych. Szczegółową ocenę wyników badań powinien wykonać lekarz, znając objawy i dokładny stan kliniczny dziecka.
Przejdź do Kalkulatora morfologii
Jeżeli posiadasz wyniki badania krwi dziecka z laboratorium, w którym występują nieprawidłowości lub pomimo prawidłowych wyników badań obecne są niepokojące objawy – koniecznie zgłoś się z dzieckiem do pediatry lub lekarza specjalisty onkologii i hematologii dziecięcej celem szczegółowej diagnostyki i zaplanowania dalszych kroków, ewentualnie leczenia.
Pamiętaj, że normy laboratoryjne mogą różnić się (ze względu na różnice w kalibracji sprzętów wykorzystywanych do analizy próbek krwi).
* Normy laboratoryjne wykorzystane w Kalkulatorze hematologicznym pochodzą z podręcznika Onkologia i hematologia dziecięca 2021, wyd. Wydawnictwo Lekarskie PZWL.
Biochemia krwi
Badanie biochemiczne krwi to test laboratoryjny wykonywany w celu zmierzenia ilości substancji zawartych w osoczu, do których należą: elektrolity, enzymy, tłuszcze, białka i glukoza (cukier). Pomiar tych substancji dostarcza informacji o funkcjonowaniu organów człowieka, między innymi wątroby i nerek. Podczas leczenia nowotworu konieczne jest monitorowanie pracy tych narządów, gdyż nieprawidłowa ilość substancji we krwi może być oznaką choroby lub skutkiem ubocznym leczenia. Osocze uzyskuje się poprzez odwirowanie pełnej krwi, podczas którego ciężkie krwinki opadają na dno naczynia.
Badania biochemiczne krwi służą do diagnozowania i monitorowania wielu schorzeń przed, w trakcie i po leczeniu. Istnieją różne rodzaje biochemii krwi, część z nich jest zgrupowane w panelach, a inne zlecane są jako indywidualne badanie przesiewowe lub monitorowanie procesów chorobowych. Typowe panele obejmują elektrolity, nerki, wątrobę, podstawowy metabolizm, kompleksowy metabolizm i lipidy. Niektóre testy wymagają przed badaniem bycia na czczo (bez jedzenia).
Poszczególne panele badań biochemicznych krwi to:
- Badanie elektrolitów (jonogram)
Elektrolity to minerały, które pomagają utrzymać poziom płynów i równowagę kwasowo-zasadową w organizmie, należą do nich jony soli (sód, potas, wapń i magnez), żelazo, jony chlorkowe oraz fosforanowe. Nieprawidłowe poziomy elektrolitów mogą być oznaką odwodnienia, choroby nerek, choroby wątroby, niewydolności serca lub wysokiego ciśnienia krwi. - Profil nerkowy
Ocenia czynność nerek, poprzez zmierzenie poziomów niektórych substancji: minerałów (m.in. sód i potas), białek, glukozy i elektrolitów. Profil nerkowy może obejmować badanie albuminy, azotu mocznikowego we krwi (BUN), kreatyninę i szacunkowy współczynnik przesączania kłębuszkowego. Nieprawidłowe poziomy tych substancji mogą świadczyć o problemach z nerkami. - Próby wątrobowe
Badania te oceniają czynność wątroby, obejmują sprawdzenie stężenia takich substancji jak: aminotransferaza alaninowa (ALT), transaminaza asparaginianowa (AST), fosfataza alkaliczna (ALP), bilirubina, albumina i białko całkowite. Nieprawidłowe stężenia tych substancji mogą świadczyć o problemach z wątrobą. - Profil kontrolny (ogólny)
To grupa testów mierzących różne substancje chemiczne we krwi, które mogą dostarczyć informacji na temat czynności nerek, wątroby i układu oddechowego, a także poziomu glukozy, elektrolitów i równowagi kwasowo-zasadowej. - Profil lipidowy (lipidogram)
Służy wykrywaniu nieprawidłowego poziomu cholesterolu, jego frakcji HDL i LDL oraz trójglicerydów. Można je wykorzystać do oceny odżywiania lub monitorowania odpowiedzi na terapię lekową, do określenia zagrożenia miażdżycą, zawałem serca czy udarami niedokrwiennymi mózgu. - Profil sercowy
Oznacza się w nim: transaminazę alaninową (AlAT) i asparaginową (AspAT), kinazę kreatynową (CK), dehydrogenazę mleczanową (LDH), potas. - Profil kostny
Polega na sprawdzeniu poziomów: białka całkowitego, albuminy, wapnia, fosforu, fosfatazy alkalicznej (ALP). - Profil tarczycowy
Obejmuje oznaczanie hormonów TSH i T4.
Inne testy mogą obejmować badanie poziomu witamin, żelaza czy markery nowotworowe.
Wskaźniki zapalne: OB, CRP i PCT
Stan zapalny to reakcja obronna organizmu na czynnik uszkadzający, której towarzyszy nasilona miejscowa lub ogólna odpowiedź organizmu, następująca wieloetapowo i jest rozłożona w czasie (przebieg ostry lub przewlekły).
W różnych stanach klinicznych wartości wskaźników stanu zapalnego zwiększają się, dzięki czemu można je wykorzystać w celu:
- odróżnienia zapalnej i niezapalnej przyczyny różnych dolegliwości (np. ból kostno-stawowy, ból brzucha),
- odróżnienia zakażeń bakteryjnych (np. sepsy, zapalenia płuc, zakażeń układu moczowego) od innych zakażeń (np. wirusowych), co pozwala podjąć decyzję o rozpoczęciu lub zakończeniu antybiotykoterapii.
- monitorowania przebiegu leczenia różnych chorób o podłożu zapalnym.
Najczęściej podczas stanu zapalnego, poza badaniem poziomu WBC (liczby całkowitej i procentowej poszczególnych populacji leukocytów), sprawdzane są takie parametry jak CRP, OB i PCT (prokalcytonina).
CRP (białko C-reaktywne)
Jest jednym z tzw. białek ostrej fazy i czułym wskaźnikiem ostrych stanów zapalnych o różnym pochodzeniu, służącym ich diagnozowaniu oraz monitorowaniu przebiegu ich leczenia. Stosowane jest także do oceny rokowania w niektórych nowotworach oraz ryzyka wystąpienia chorób układu krążenia. Jego poziom wzrasta we krwi podczas odpowiedzi na infekcje (najczęściej bakteryjnych) oraz w wyniku niektórych stanów zapalnych bez podłoża infekcyjnego, takich jak: miażdżyca, choroby serca, choroby reumatyczne, urazy (np. rozległe oparzenia, zranienia, zabiegi operacyjne) i choroby nowotworowe.
W stanach ostrych następuje wzrost stężenia CRP po kilku godzinach od pojawienia się przyczyny, dalej gwałtownie rośnie i po 24-48 h osiąga wartości nawet 100-krotnie większe. Brak wzrostu CRP po 24 h od wystąpienia niepokojących objawów może pozwolić wykluczyć infekcję. Poziom stężenia CRP w granicach 10–100 mg/l jest charakterystyczny dla lokalnych stanów zapalnych, a w 100–1000 mg/l dla rozległych. Ustanie działania czynnika uszkadzającego lub wprowadzenie odpowiedniej terapii powoduje szybki spadek CRP, w ciągu 3–7 dni poziom wraca do normy.
Fizjologiczny poziom CRP jest mniejszy niż 5 mg/l, a poziom większy niż 10 mg/l uznawany jest za stan alarmujący. Dla metod o dużej czułości poziomy CRP dopuszczalne mogą być nieco inne, a u noworodków wartości mogą być wyższe z przyczyn fizjologicznych (nie zawsze świadczą o obecności stanu zapalnego). Rola CRP polega na rozpoznawaniu i usuwaniu obcych patogenów (bakterii, grzybów i pasożytów) oraz substancji uwalnianych z uszkodzonych tkanek (fragmenty komórek, DNA). Poziom CRP we krwi zwiększa się wraz z wiekiem i masą ciała (BMI), różni się w zależności od rasy i płci (większe u kobiet niż u mężczyzn).
OB (odczyn Biernackiego)
To parametr określający szybkość opadania czerwonych krwinek (erytrocytów) w próbce krwi, który służy wykrywaniu i monitorowaniu przewlekłych stanów zapalnych organizmu. Zależy od składu białek osocza oraz elementów morfotycznych krwi. Nie zaliczamy go do wskaźników o wysokiej czułości, m.in. z powodu wielu czynników wpływających na jego wartość (np.: jakość pobranej próbki krwi, temperatura otoczenia, niektóre leki, spożycie obfitego posiłku, gorąca kąpiel).
Podwyższony OB towarzyszy wielu chorobom i zaburzeniom, takim jak: bakteryjne choroby zakaźne, choroby zapalne tkanki łącznej i naczyń, choroby nerek, niedobory białkowe, zespoły utraty białka, nowotwory nabłonkowe, choroby układu krwionośnego ( szpiczaki, białaczki, czerwienica, anemia). OB zwiększa się w ciągu 24–48 h od zadziałania bodźca zapalnego i powoli wraca do wartości fizjologicznych (od 7 dni do kilku tygodni po ustaniu działania czynnika zapalnego).
Wartości referencyjne OB, w zależności od wieku i płci, wynoszą dla:
- noworodków: 0–2 mm/h
- niemowląt do 6. miesiąca życia: 12–17 mm/h
- dzieci: 3–13 mm/h
- kobiet w wieku 18–60 lat: <12 mm/h, a starszych niż 60 lat: <20 mm/h
- mężczyzn w wieku 18–60 lat: <10 mm/h, a starszych niż 60 lat: <15 mm/h
PCT – prokalcytonina
Jest białkiem, które wyniku reakcji zapalnej uwalniane jest do krwi. Badanie poziomu PCT jest czułym i wiarygodnym parametrem służącym do diagnostyki i monitorowania zakażeń bakteryjnych oraz odróżnienia ich od infekcji wirusowych. Pozwala skutecznie ocenić stan pacjenta, gdyż wzrost PCT we krwi jest związany z nasileniem infekcji i stopniem jej rozprzestrzenia. Wysoki poziom prokalcytoniny w pierwszych godzinach od pojawienia się objawów infekcji sugeruje zakażenie bakteryjne. Przy sepsie (posocznicy) i wstrząsie septycznym stężenie PCT może wzrosnąć nawet tysiąckrotnie. Szybki spadek poziomu PCT po zastosowaniu leczenia (najczęściej sprawdzany po 24h od jego rozpoczęcia) potwierdza skuteczność terapii.
Każdy wzrost stężenia PCT powinien nieść za sobą dokładną diagnostykę, gdyż może wiązać się z rozwojem poważnej infekcji bakteryjnej, grzybiczej, pasożytniczej lub być objawem przewlekłej choroby nerek. Przy urazach mechanicznych, zabiegach chirurgicznych, infekcjach wirusowych czy chorobach autoimmunologicznych nie obserwuje się wzrostu wartości PCT lub jest on nieznaczny.
Oznaczenie poziomy prokalcytoniny (PCT) najczęściej wykonuje się w celu:
- wczesnego odróżnienia infekcji bakteryjnych i wirusowych, aby dobrać odpowiednią terapię (wprowadzeniu antybiotyku lub zastosowania zabiegu chirurgicznego),
- monitorowania pacjentów zagrożonych ryzykiem rozwoju zakażenia lub jego leczenia (np. po zabiegach chirurgicznych, po transplantacji, podczas immunosupresji),
- oceny stopnia ciężkości i rozwoju infekcji bakteryjnej,
- monitorowania przebiegu sepsy, SIRS i zespołu niewydolności wielonarządowej,
- doboru czasu trwania antybiotykoterapii.
Wartości referencyjne PCT wynoszą:
- dla noworodków zaraz po urodzeniu <2,0 ng/ml, między 18. a 30. godziną życia wzrost do 10–20 ng/ml i do 72. godziny życia sukcesywny spadek do 0,15 ng/ml.
- dla dzieci od 72. godziny życia i dorosłych norma to ≤0,15 ng/ml
LDH – wskaźnik uszkodzenia tkanek
Dehydrogenaza mleczanowa (inaczej dehydrogenaza kwasu mlekowego – LDH) jest enzymem, który występuje we wszystkich komórkach ciała ludzkiego i zazwyczaj pozostaje w ich wnętrzu. Największą aktywność LDH obserwuje się w wątrobie, mięśniach poprzecznie prążkowanych, sercu, nerkach, płucach, mózgu oraz w krwinkach czerwonych (erytrocytach). W momencie uszkodzenia lub rozpadu komórek dochodzi do uwolnienia LDH z komórek i rośnie jego stężenie we krwi (stąd nazwa ogólny wskaźnik uszkodzenia komórek/tkanek). Podwyższona aktywność LDH może mieć wiele przyczyn, a gdy równolegle obraz kliniczny i wyniki morfologii są niepokojące (utrzymujące się powiększone: węzły chłonne, wątroba, śledziona czy leukocytoza lub leukopenia), konieczna jest konsultacja z onkologiem lub hematologiem w celu wykluczenia choroby nowotworowej. Zakres norm dla LDH w poszczególnych laboratoriach różni się w zależności od stosowanego analizatora biochemicznego, dlatego niepokojące uważa się dopiero wartości 2-krotnie większe od górnej granicy normy.
Podwyższony poziom LDH może być spowodowany przez m.in.:
- choroby wątroby, nerek i ostre zapalenie trzustki,
- zapalenie węzłów chłonnych,
- choroby płuc i niewydolność oddechowa,
- żółtaczka hemolityczna, niedokrwistość hemolityczna,
- niedokrwistość z niedoboru witaminy B12,
- mononukleoza zakaźna,
- stany padaczkowe,
- niedrożność jelit,
- urazy,
- dystrofie mięśniowe,
- znaczny wysiłek fizyczny,
- nowotwory (w tym białaczki i chłoniaki).

