Główne cele odżywiania podczas leczenia onkologicznego
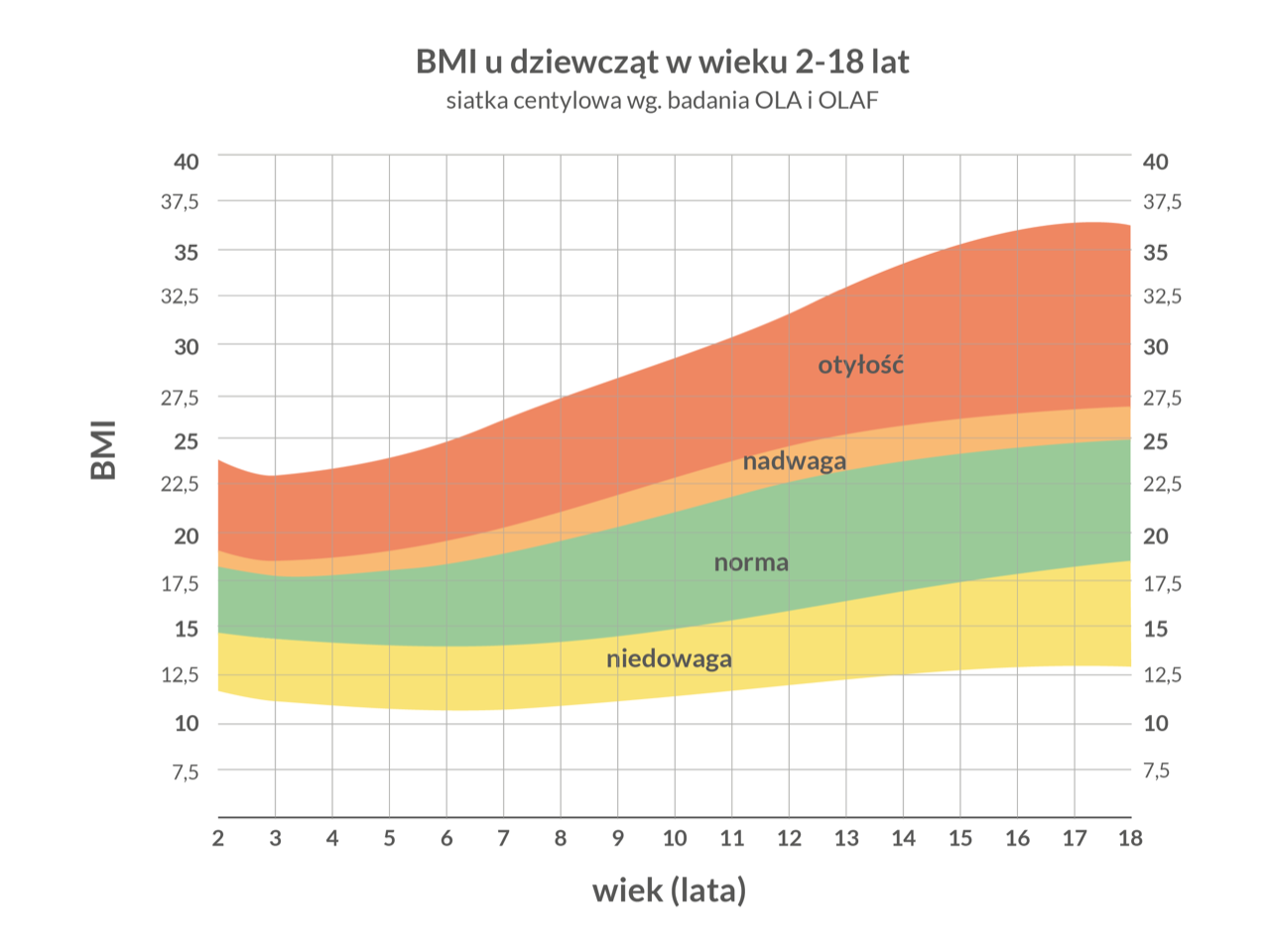
Wskaźnik BMI
Do oceny prawidłowej wagi dziecka służy m.in. wskaźnik BMI. Oblicz go i sprawdź na wykresie czy wynik mieści się w normie. Pamiętaj, że BMI to jedynie wskaźnik, a nie narzędzie diagnostyczne. W celu dokładnej oceny wagi skontaktuj się z lekarzem.
Test
Lorem ipsum dolor sit amet consectetur, adipisicing elit. Omnis inventore assumend
Kalkulator BMI
Kalkulator BMI
Dla dzieci w wieku2-18 lat
BMI (Body Mass Index) to wskaźnik masy ciała do ogólnej oceny wagi.
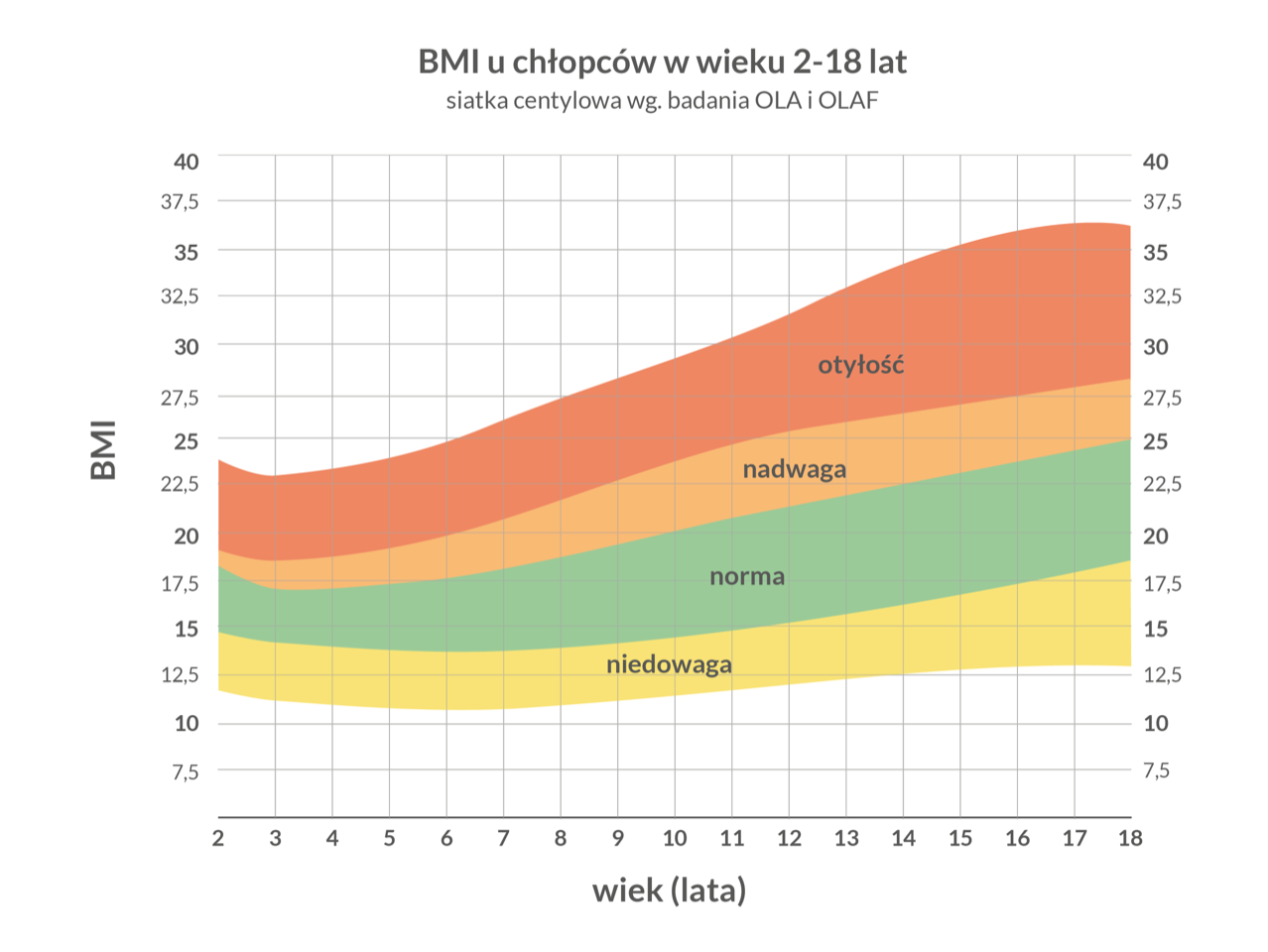
Wykres BMI
Wyliczone BMI mieści się w normie dla wieku i płci jeśli wynik znajduje się na zielonym polu. Jeśli jest powyżej oznacza to nadwagę, jeśli poniżej - niedowagę - w obu przypadkach jest to niekorzystne i wiąże się z większym ryzykiem powikłań oraz dodatkowych schorzeń.
Wykres BMI
Wyliczone BMI mieści się w normie dla wieku i płci jeśli wynik znajduje się na zielonym polu. Jeśli jest powyżej oznacza to nadwagę, jeśli poniżej - niedowagę - w obu przypadkach jest to niekorzystne i wiąże się z większym ryzykiem powikłań oraz dodatkowych schorzeń.
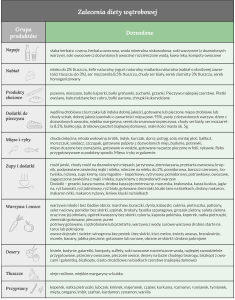
Składniki diety dziecka leczonego onkologicznie

Białko
To podstawowy budulec organizmu, który szczególnie podczas choroby pomaga odbudowywać uszkodzone komórki. Jest potrzebne prawidłowego rozwoju, wspomaga układ immunologiczny (odpornościowy), reguluje gospodarkę hormonalną i przemiany metaboliczne. W odpowiednio zbilansowanej diecie powinno znaleźć się zarówno białko pochodzenia zwierzęcego, jak i roślinnego.
Sięgaj po: chude mięso, ryby, jaja, chudy nabiał i produkty mleczne oraz soję czy komosę ryżową (quinoa).
Unikaj: surowych lub niedogotowanych: mięs, ryb i jajek.

Zdrowe tłuszcze
Tłuszcz jest niezbędny w diecie m.in. do przyswojenia witamin A, D, E i K.
Zadbaj, aby w diecie dziecka były obecne tłuszcze zwierzęce np. ryby, jak i roślinne np. awokado, oleje, oliwki, siemię lniane.
Unikaj tzw. tłuszczów trans (olej płynny przetworzony w stały), nie kupuj produktów, w których składzie jest tłuszcz uwodorniony lub utwardzony (zwykle są dodawane do sklepowych słodyczy czy fast foodów).
Owoce i warzywa
Są głównym źródłem witamin i składników mineralnych w diecie.
Zawsze sięgaj po świeże, dojrzałe owoce czy warzywa, bez znaków uszkodzeń czy pleśni, a w okresie jesienno-zimowym wybieraj warzywa korzeniowe i mrożonki. Produkty dokładnie umyj, zanim podasz je dziecku. W zależności od stanu zdrowia dziecka podawaj mu produkty surowe lub gotowane.
Podczas intensywnego leczenia unikaj warzyw wzdymających i ciężkostrawnych, jak por, groch, cebula (chyba, że dziecko dobrze je toleruje).

Produkty zbożowe
Dostarczają energii oraz witamin z grupy B, które odpowiadają za prawidłowe funkcjonowanie układu nerwowego. Należą do nich pieczywo, makarony, ryż, kasze, mąki.
W zależności od stanu zdrowia wybieraj produkty pełnoziarniste np. płatki owsiane, które wspomagają perystaltykę jelit lub lekkostrawne np. ryż biały (jaśminowy, basmati).

Napoje
Podczas leczenia zadbaj o odpowiednie nawodnienie organizmu dziecka. Wybieraj wodę niegazowaną, najlepiej w szklanych butelkach. Woda jest nośnikiem składników odżywczych w organizmie, filtruje nerki usuwając toksyny z organizmu oraz pozwala utrzymać elektrolity w równowadze.
Pamiętaj, żeby unikać napojów takich jak: wody smakowe, napoje kolorowe i gazowane, niewskazanych z uwagi na wysoką zawartość cukru oraz sztucznych barwników. Jeśli dziecko nie chce pić wody, wybieraj owocowe herbatki bez cukru lub domowe kompoty.

Słodycze i inne
Większość z nich nie zawiera żadnych substancji odżywczych i są jedynie pożywką dla bakterii. Cukier uszkadza błonę śluzową jelit (które i tak są bardzo obciążone leczeniem), zmniejsza wchłanianie witamin i minerałów oraz powoduje nagłe wahania poziomu glukozy we krwi, które niekorzystnie wpływają na układ nerwowy.
Jeśli dziecko domaga się słodkiego, zamiast kupnych ciastek, batonów czy żelków, podaj mu domowe ciasteczka, kisiel czy kawałek babcinej szarlotki.
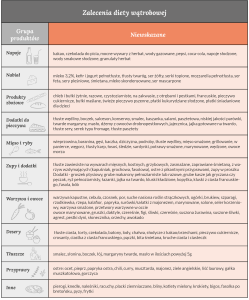
Zasady bezpieczeństwa żywności
Podczas choroby i leczenia onkologicznego układ odpornościowy dziecka jest osłabiony i wykazuje mniejszą odporność na bakterie, pasożyty lub wirusy, które mogą znajdować się w żywności. Warto więc wiedzieć, które produkty są dozwolone, a których powinno się unikać. Szczególnie uważnie trzeba podchodzić do surowych świeżych owoców i warzyw oraz niektórych produktów pochodzenia zwierzęcego, takich jak: niepasteryzowane (surowe) mleko; miękkie sery z surowego mleka; surowe lub niedogotowane jajka, surowe mięso i ryby oraz skorupiaki; wędliny. W celu uniknięcia zakażenia należy przestrzegać zasad dotyczących zakupów, przechowywania, przygotowywania i podawania posiłków. Oto one:
- sprawdź termin przydatności do spożycia,
- wybieraj tylko świeże produkty,
- unikaj uszkodzonych, spuchniętych opakowań, zardzewiałych lub wgniecionych puszek,
- unikaj nieschłodzonych deserów i ciast,
- kupuj jedynie pasteryzowane mleko, sery i soki,
- używaj termicznych toreb,
- surowe mięso/ryby umieść w oddzielnych, plastikowych, szczelnych torebkach/pojemnikach, aby nie miały styczności z innymi produktami.
- ugotuj lub zamroź mięso/ryby w ciągu 2 dni od ich kupna,
- przechowuj je w szczelnych pojemnikach na dolnej półce lodówki,
- pilnuj odpowiedniej temperatury w lodówce i zamrażarce.
- umyj dokładnie ręce mydłem i ciepłą wodą przed rozpoczęciem przyrządzania posiłku,
- umyj dokładnie ręce przed i po kontakcie z surowym mięsem/ rybą,
- podczas przyrządzania posiłku surowe mięso/rybę trzymaj oddzielone od innych produktów,
- po przyrządzeniu surowego mięsa/ ryby dokładnie umyj gorącą wodą z płynem do mycia naczyń nóż, deskę do krojenia itp.,
- usuń uszkodzone części warzyw i owoców,
- umyj dokładnie ręce dziecku i sobie przed spożyciem posiłku
Diety specjalistyczne
Zalecenia dotyczą także głębokiej neutropenii, gdy poziom neutrofili wynosi poniżej 500µl.
Organizm w neutropenii jest bardziej narażony na infekcje. Do diety warto zatem włączyć produkty bogate w witaminę B12 i witaminę C (m.in. mięso, natkę pietruszki, zielone warzywa).
Więcej zaleceń
Na co warto uważać:
- należy bezwzględnie przestrzegać podstawowych zasad higieny – przed przygotowaniem posiłku dokładnie umyj ręce (min. 20 sekund) oraz wszystkie przedmioty (deskę, nóż, talerz, sztućce),
- żywność zawsze przechowuj w odpowiednich warunkach (jajka, mięso, ryby, mleko, niektóre warzywa w lodówce), kasze, makaron, płatki – w ciemnej szafce, szczelnie zamknięte,
- nigdy nie kładź produktów, które mają być zjedzone, na talerzu lub desce gdzie było wcześniej surowe mięso lub ryby,
- używaj osobnych desek do świeżych produktów oraz do surowego mięsa i ryb,
- nie pozwól, aby dziecko jadło ten sam produkt wraz z rodzeństwem lub inną osobą np. wspólne gryzienie jednego jabłka,
- surowe warzywa i owoce można spożywać pod warunkiem, że są bardzo dokładnie umyte, nawet te które będą obierane ze skórki (np. arbuz),
- zaleca się spożywanie małych objętościowo posiłków 5-7 razy na dobę,
- najlepszą formą przygotowania posiłków jest gotowanie, gotowanie na parze, duszenie, pieczenie w rękawie lub w naczyniu żaroodpornym,
- posiłki muszą być przygotowywane ze świeżych produktów, bezpośrednio przed spożyciem. Można stosować produkty mrożone, ale tylko takie, które można poddać obróbce cieplnej np. mrożone warzywa,
- należy unikać produktów z surowych jajek np. tiramisu i surowego mleka oraz produktów z niego przygotowanych,
- unikaj produktów, których nie można dokładnie umyć (np. owoców jagodowych),
- unikaj produktów z barów i restauracji,
- jeśli nie jesteś pewny(a) danego produktu, nie podawaj go dziecku !
Podczas zakupów pamiętaj:
- produkty kupuj w pojedynczych opakowaniach,
- nie kupuj pokrojonych owoców lub warzyw (np. ½ melona),
- nie kupuj produktów w zgniecionej puszce lub z uszkodzoną zakrętką,
- nie kupuj jajek przechowywanych poza lodówką oraz z uszkodzoną skorupką,
- produkty typu ketchup, czy musztarda najlepiej kupować w pojedynczych opakowaniach i jeść zaraz po otwarciu.
Poradnik przygotowany przez mgr Magdalenę Schab, dietetyk z Kliniki Onkologii i Hematologii Dziecięcej, Instytut Pediatrii, Uniwersytet Jagielloński Collegium Medicum, Kraków. Zatwierdzone przez Oddział Onkologii i Hematologii Uniwersyteckiego Szpitala Dziecięcego w Krakowie.
Publikacja powstała przy wsparciu Stowarzyszenia na rzecz dla dzieci z chorobą nowotworową KOLIBER.
Poradnik przygotowany przez mgr Magdalenę Schab, dietetyk z Kliniki Onkologii i Hematologii Dziecięcej, Instytut Pediatrii, Uniwersytet Jagielloński Collegium Medicum, Kraków. Zatwierdzone przez Oddział Onkologii i Hematologii Uniwersyteckiego Szpitala Dziecięcego w Krakowie.
Publikacja powstała przy wsparciu Stowarzyszenia na rzecz dla dzieci z chorobą nowotworową KOLIBER.
Dieta w przypadku cukrzycy sterydowej.
Cukrzyca sterydowa może wystąpić w trakcie sterydoterapii. Zwykle szybko ustępuje po zakończeniu leczenia, ale nie zawsze. Aby zapobiec ewentualnemu rozwojowi choroby warto stosować odpowiednie odżywianie.
Zalecenia:
- nie unikamy żadnego makroskładnika (w diecie powinny znaleźć się węglowodany, białko i tłuszcz, najlepiej wszystkie w jednym posiłku),
- należy stosować produkty nie przetworzone (otręby, pełnoziarniste pieczywo, grube kasze),
- produktów skrobiowych i warzyw nie należy rozgotowywać; warzywa najlepiej podawać na surowo lub ugotowane al dente,
- unikamy podawania słodkich owoców, soków i sacharozy (cukru, miodu, słodyczy),
- ograniczamy podawanie produktów spożywczych z dużą zawartością soli i tłuszczu,
- konsultujemy ze szpitalnym dietetykiem kwestię produktów z niskim indeksem i ładunkiem glikemicznym (to nie to samo!),
- posiłki podajemy regularnie, w małej objętości,
- staramy się przygotowywać posiłki z produktów, które dziecko lubi i chętnie jada – nie zmuszamy do jedzenia,
- unikamy smażonych i grillowanych potraw, najlepszy sposób obróbki to gotowanie, gotowanie na parze, duszenie, i pieczenie w rękawie/pergaminie.
Dieta lekkostrawna ubogo resztkowa.
Stosowana jest podczas biegunek przewlekłych w trakcie intensywnego leczenia. Zawiera niewielkie ilości błonnika, ok. 10-15g na dobę, dzięki czemu odciąża układ pokarmowy. Trzeba pamiętać, że zbyt duża ilość błonnika może powodować problemy z wchłanianiem składników odżywczych a także podrażnienie jelit
Zalecenia:
- posiłki powinny być mało objętościowe, podawane co 2-2,5 godziny (w myśl zasady: więcej posiłków a mniejsze porcje0,
- najlepiej podawać świeżo przygotowane potrawy,
- unikamy potraw smażonych, najlepszy sposób obróbki to gotowanie, gotowanie na parze, duszenie, pieczenie w rękawie/pergaminie,
- unikamy ostrych przypraw typu pieprz czy musztarda,
- do picia podajemy wodę i słabą herbatę w małych porcjach, dozwolony jest napar z suszonych jagód,
- jeśli dziecko przebywa poza szpitalem, przygotowujemy domowy środek nawadniający: do przegotowanej wody dodajemy odrobinę soli i cukru; podajemy łyżeczką w małych porcjach,
Jeśli wystąpi ostra biegunka, zalecenia żywieniowe są bardziej restrykcyjne. W pierwszej fazie należy zadbać o odpowiednie nawodnienie organizmu oraz odpowiedni poziom elektrolitów (potasu, sodu). Zwykle dziecko dostaje kroplówkę. Po nawodnieniu można podać: kleik ryżowy, gotowaną i przetartą marchew, gotowany biały ryż, pieczone jabłko. Jeśli sytuacja się ustabilizuje można wprowadzić powrócić do zalecanej diety.
Dieta łatwostrawna niskobiałkowa, z obniżoną zawartością potasu, fosforu i sodu. Zwykle stosowana przy niewydolności nerek.
Dieta ma na celu ochronić zmieniony chorobowo narząd – nerki. W tym celu należy utrzymać metabolizm na wyrównanym poziomie, aby nie doprowadzić do powstania toksycznych produktów przemiany materii.
Zalecenia:
- istotnym elementem diety jest ograniczenie białka, zarówno zwierzęcego jak i roślinnego (do granic tolerancji),
- w skrajnych przypadkach białko może zostać wyeliminowane z diety (taką decyzję podejmuje lekarz w porozumieniu z dietetykiem). Absolutnie nie stosuj takiej diety na własną rękę!
- w diecie wskazana jest kontrola płynów (ilość zależy od dobowej diurezy),
- z racji zmniejszonej ilości płynów należy ograniczyć sód oraz elektrolity – fosfor, potas, wapń, żelazo, magnez,
- posiłki powinny być podawane regularnie, w małych porcjach,
- posiłki powinny być gotowane w wodzie lub na parze, duszone, pieczone w folii, pergaminie lub naczyniu żaroodpornym,
- posiłki powinny być przyrządzane bez dodatku soli (można odrobinę dosolić już po przyrządzeniu posiłku),
- ograniczamy zupy (ograniczamy płyny),
- ze względu na ograniczenie potasu, warzywa (buraki, brokuła, dynię i ziemniaki) gotuj w podwójnej wodzie tzn. zalej gorącą wodą na 30 min, odlej wodę, dokładnie wypłucz warzywa; następnie zalej świeżą wodą, podgotuj, odlej wodę, wlej nową i dogotuj (obniży to zawartość potasu),
- nie istnieje dieta bezfosforanowa i bezpotasowa, możemy jedynie ograniczyć te pierwiastki i wybierać produkty w których jest ich mniej.
Przedstawione zalecenia dotyczą okresu kondycjonowania (okresu bezpośrednio przygotowującego do przeszczepu) i kilkunastu dni po przeszczepie, do momentu uzyskania wystarczająco dobrych wyników badania krwi (wyniki interpretuje lekarz !).
W tym okresie zalecana jest dieta bezglutenowa, bezmleczna, lekkostrawna z niską zawartością błonnika i tłuszczu, bez produktów wzdymających i ostrych przypraw.
Żywienie medyczne ma na celu skomponowanie posiłków odpowiednich dla wieku i wagi dziecka, gdy normalne posiłki nie dostarczają organizmowi niezbędnych dla prawidłowego funkcjonowania składników odżywczych. Żywność medyczna jest odpowiednio zbilansowana pod względem białka, tłuszczów, węglowodanów, witamin i minerałów. Dzięki temu dziecko jest w stanie uniknąć niedożywienia. Trzeba pamiętać o tym, dobrze odżywiony organizm nie tylko rozwija się prawidłowo, ale jest lepiej przygotowany do walki z chorobą. Żywienie ma znaczenie!
Więcej informacji
Żywienie medyczne (żywienie kliniczne) to sposób żywienia, w którym całkowicie lub częściowo uzupełnia się dietę specjalistycznymi preparatami specjalnego przeznaczenia medycznego. Takie preparaty są odpowiednio zbilansowane pod względem substancji odżywczych oraz kalorii. Żywienie kliniczne wpływa korzystnie na samopoczucie małego pacjenta oraz na jego rekonwalescencję.
Formy żywienia medycznego:
- doustna suplementacja pokarmowa,
- żywienie pozajelitowe,
- żywienie dojelitowe.
Gdy pojawiają się problemy z odżywianiem u dziecka leczonego onkologicznie, oznacza to konieczność żywienia medycznego. Lekarz prowadzący lub szpitalny dietetyk przeprowadza ocenę stanu odżywienia dziecka i na tej podstawie dopasowuje odpowiednią formę podawania preparatów.