Home : Aktualności : Szczepienia przeciw COVID-19 dla dzieci od 12 r.ż.
Szczepienia przeciw COVID-19 dla dzieci od 12 r.ż.
Od 7 czerwca dostępne są szczepienia przeciw COVID-19 dla dzieci powyżej 12 r.ż. preparatem firmy Pfizer/BioNTech (opartej na technologii mRNA). Rodzice mają wiele wątpliwości co do tego, czy szczepionki są bezpieczne i dlaczego mają być one korzystniejsze niż przejście COVID-19.
Szczepienia przeciw COVID-19 dla dzieci od 12 r.ż.
Obawy onkorodziców – komentarz prof. Sylwii Kołtan
O odpowiedź na najczęściej pojawiające się pytania poprosiliśmy prof. Sylwię Kołtan, konsultanta krajowego w dziedzinie immunologii klinicznej (Katedra Pediatrii, Hematologii i Onkologii, Collegium Medicum Bydgoszcz UMK Toruń, Szpital Uniwersytecki nr 1 im. Antoniego Jurasza w Bydgoszczy).
1. Czy dzieci, które nie wykazują żadnych objawów mogą przenosić koronawirusa?
Niestety tak. Można przebyć zakażenie bezobjawowo, a zarazić swoich najbliższych. Dzieci często przechodzą COVID-19 bezobjawowo lub skąpo objawowo. Nikt nie podejrzewa u nich zakażenia. Dopiero kiedy zarazi się od dziecka ktoś z rodziny i rozwinie objawy COVID-19, bierze się pod uwagę taką możliwość. Nawet wtedy dzieciom rzadko pobiera się wymazy, bo po co? Bardzo istotnym dowodem na przenoszenie przez dzieci wirusa był wzrost zakażeń związany czasowo z ich powrotem do szkół.
2. Dlaczego szczepienie dzieci jest zalecane skoro zdecydowana większość z nich przechodzi chorobę łagodnie i wydaje się, że COVID-19 nie stanowi dla dzieci dużego zagrożenia?
Po pierwsze, świat już zrozumiał, że bez szczepień dzieci trudno będzie uporać się z pandemią. Po drugie, coraz mniej pewnie mówi się o tym, że COVID-19 jest łagodny dla dzieci. Zdarzają się poważne przebiegi, z koniecznością hospitalizacji. Najgroźniejszym powikłaniem jest pediatryczny wieloukładowy zespół zapalny, czasowo związany z COVID-19 (PIMS-TS). Występuje ok. 2-4 tyg. po przebyciu (nawet bezobjawowym!) COVID-19. Rozpoznaje się go u 1 dziecka na 1000 z COVID-19, co przy okresowo masowych zakażeniach daje dużą liczbę chorych. Nie życzę żadnemu rodzicowi, aby był świadkiem tej choroby u swojego dziecka. Nie jest to jednak jedyne zagrożenie. Mam pacjentów z przedłużającymi się gorączkami, neutropenią, ciężką depresją, a także innymi bardzo poważnymi powikłaniami.
3. Czy u dzieci szczepionki przeciwko COVID są bezpieczne (nie powodują uszkodzenia serca, nerek, bezpłodności)?
Szczepionki m-RNA, do których zalicza się Comirnaty (a tylko ta ma na razie rejestrację dla dzieci) uznawane są za jedne z najbezpieczniejszych. Nie oznacza to, że nie mogą wywołać niepożądanych odczynów poszczepiennych. Ale są one najczęściej miejscowe, łagodne i krótkotrwałe. Poważne odczyny występują niezwykle rzadko, dużo rzadziej niż poważne powikłania po przebyciu COVID-19. Niestety, w mediach szerzą się nieprawdziwe informacje na temat szczepionek, nie tylko m-RNA, np. o ich negatywnym wpływie na płodność, wbudowywaniu się i zmienianiu genomu i wiele innych. Serce, nerki , a także wpływ na płodność ma wirus SARS CoV-2 wywołujący COVID-19, a nie szczepienie przeciwko tej chorobie!
4. Jak często dzieci chorują na COVID i jakie mogą pojawić się powikłania po infekcji?
Ze względu na fakt, że dzieci przechodzą chorobę bezobjawowo lub skąpo objawowo, a także rezygnowania z ich testowania, częstość zakażeń w tej populacji nie jest znana. Badając jednak przeciwciała u pacjentów diagnozowanych w oddziale bardzo często uzyskujemy wyniki dodatnie.
5. Czy są leki na COVID, które można u dziecka stosować w razie infekcji? W mediach pojawiają się takie leki jak: hydroksychlorochina, amantadyna, iwermektyna, fluwoksamina.
Żaden z tych leków nie ma udowodnionej skuteczności, ale na pewno wywołują wiele działań ubocznych. Aktualnie mamy kilka preparatów, które mogą uratować wielu chorych, jeśli zastosuje się je odpowiednio wcześnie, ale często lekarze są bezradni wobec choroby. Zdecydowanie lepiej zapobiegać COVID-19, aniżeli go leczyć!
6. Szczepienie dziecka w trakcie leczenia onkologicznego – czy warto szczepić podczas leczenia czy po jego zakończeniu i czy dla dzieci szczepienia są korzyścią indywidualną czy tylko stadną?
Aktualnie nie ma danych, które stanowiłyby dowód na skuteczność i bezpieczeństwo szczepienia przeciwko COVID-19 u dzieci leczonych onkologicznie. Z drugiej strony wiadomo, że ryzyko poważnego przebiegu choroby u dzieci onkologicznych jest równie niskie co u ich zdrowych rówieśników. Dlatego w trakcie intensywnej chemioterapii rzadko zaleca się szczepienie. Natomiast w trakcie leczenia podtrzymującego, zwłaszcza w okresie zwyżki zachorowań, należy promować szczepienia. Na pewno trzeba zachęcać do nich rodziców dzieci po upływie 3 miesięcy po zakończeniu leczenia onkologicznego. Korzyść jest indywidualna. Przy tak niskim wyszczepieniu populacji trudno mówić o odporności stadnej.
7. Czy są dzieci, dla których szczepienia przeciwko COVID-19 są szczególnie zalecane?
Jest grupa dzieci, które powinny być zaszczepione możliwie szybko. Są to dzieci z dodatkowymi czynnikami ryzyka poważnego przebiegu COVID-19, np. z przewlekłą chorobą płuc, poważnymi problemami neurologicznymi, wielochorobowością (czyli licznymi chorobami u jednego małego pacjenta), niektórymi wrodzonymi niedoborami odporności. O szczepieniu i czasie jego realizacji decyduje lekarz, po przeanalizowaniu wszystkich „za” i „przeciw”. Oczywiście należy uwzględnić stanowisko rodziców.
8. Jakie należy zachować jakieś środki ostrożności przed i po szczepieniu dziecka? Co powinno nas zaniepokoić po szczepieniu?
Większość osób zaszczepionych, także dzieci, nie ma żadnych lub prawie żadnych problemów po szczepieniu. Dość często występuje ból w miejscu aplikacji szczepionki, gorączka, gorsze samopoczucie. Na to trzeba być przygotowanym, mieć w domu lek przeciwgorączkowy, dbać o nawodnienie, nie planować na dzień szczepienia i kolejny intensywnych aktywności, wyjazdów, itp. Jeśli natomiast gorączka się przedłuża, nie można jej zbić, stan dziecka budzi niepokój, zawsze należy skontaktować się z lekarzem.
Szczepienie – jaki jest jego cel?
Preparat zawarty w szczepionce ma doprowadzić do uzyskania odporności minimum na takim poziomie, jak po przejściu prawdziwej choroby, ale w dużo bezpieczniejszy sposób. Eliminacja COVID-19, podobnie jak i innych chorób zakaźnych, może nastąpić przez długotrwałe utrzymanie odporności stadnej. Wszelkie prognozy wskazują na to, że czekanie na tzw. odporność populacyjną*, wywołaną przechorowaniem COVID-19, może doprowadzić do wielu katastrofalnych skutków: dużej liczby zgonów, niewydolności systemu opieki zdrowotnej i problemów ekonomicznych. Szczepienia mogą pomóc w utrzymaniu długotrwałej odporności organizmu na SARS-CoV-2, której niestety w wielu przypadkach nie daje samo przechorowanie COVID-19. Dlatego też szczepienia są rekomendowane także dla ozdrowieńców.
*Odporność stadna (inaczej zwana populacyjną) jest możliwa do uzyskania przez przechorowanie albo szczepienia lub przez połączenie tych dwóch procesów.
Działanie szczepionki mRNA
Tradycyjne stosowane dotąd szczepionki, zawierają odpowiednio przygotowane białko wirusa, a w szczepionce mRNA zawarta jest informacja genetyczna, jak komórka ma to białko wyprodukować.
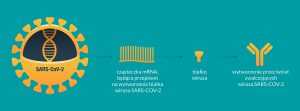
Szczepionka z mRNA zawiera fragment drobnoustroju (cząsteczkę mRNA, będącą przepisem na stworzenie w organizmie wielu cząsteczek białka), który ma spowodować, że organizm zacznie produkować przeciwciała. Taka odpowiedź immunologiczna organizmu ma na celu rozpoznanie i zareagowanie w przypadku narażenia na patogen w przyszłości.
Stosowanie dwóch dawek szczepionki jest konieczne, aby wzmocnić pierwotną odpowiedź immunologiczną i zapewnić odpowiedni poziom przeciwciał zabezpieczający przed rozwojem infekcji przez około rok. Skuteczność ochrony przed zachorowaniem wynosi około 95%, a w przypadku zachorowania, przebieg infekcji jest znacznie łagodniejszy.
Zalecany odstęp między podaniem pierwszej i drugiej dawki wynosi 4-5 tygodni, zarówno dla dorosłych jak i dzieci powyżej 12 r.ż.
Bezpieczeństwo szczepionek mRNA:
Wg wielu naukowców szczepionki m-RNA są przyszłością wakcynologii ze względu na wysoki profil bezpieczeństwa. Dużo wskazuje na to, że szczepionka przeciwko COVID-19 będzie najbezpieczniejszą szczepionką w historii (naukaprzeciwpandemii.pl – „Szczepienia przeciw COVID-19. Innowacyjne technologie i efektywność))
W dużym skrócie:
- materiał genetyczny wirusa (zawarty w szczepionce) nigdy nie wbudowuje się do ludzkiego genomu (nie modyfikuje DNA),
- w szczepionce dostarczany jest przepis na jedno białko wirusa (a wirus ma ich kilkadziesiąt), więc szczepionka nie ma możliwości wywołania choroby,
- mRNA jest naturalnym składnikiem naszych komórek,
- mRNA jest cząsteczką szybko ulegającą degradacji do nieszkodliwych, naturalnych składników,
- ilość mRNA użytego w szczepionce jest bardzo mała (w szczepionce Pfizer jest to 30 mikrogramów, czyli ponad 100 tysięcy razy mniej niż cukru na łyżeczce do herbaty).
Skutki uboczne po szczepieniu
Najczęstsze działania niepożądane to:
- objawy miejscowe: ból w miejscu wkłucia, zaczerwienienie, obrzęk,
- zmęczenie.
Rzadziej (u ok. 20% osób) mogą pojawić się:
– stany podgorączkowe lub gorączkowe,
– bóle kostno-mięśniowo-stawowe.
Poważne reakcje alergiczne (w tym wstrząs anafilaktyczny) wystąpiły u zaledwie kilku osób (ostatnie dane: 8 osób na ponad 1 200 000 po- danych dawek) i pojawiły się u tych zaszczepionych, u których już wcześniej miały miejsce podobne reakcje na alergeny.
Obowiązkowo działania niepożądane produktów leczniczych, w tym szczepionek, zgłaszają lekarze, farmaceuci, pielęgniarki, położne i ratownicy medyczni, ale także pacjenci (oraz ich przedstawiciele ustawowi lub opiekunowie faktyczni) mają taką możliwość.
Ciężkie działania niepożądane produktów leczniczych powinny być zgłoszone przez osoby wykonujące zawód medyczny w terminie 15 dni, licząc od dnia powzięcia informacji o ich wystąpieniu. Ustawa o chorobach zakaźnych wymaga jednak zgłaszania niepożądanego odczynu poszczepiennego (NOP w ciągu 24 h). Ustawa z 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi, Dz. U. 2008 Nr 234 poz. 1570 Art. 21. 1. stanowi, że:
W Polsce wszelkie informacje o wystąpieniu działań niepożądanych produktów leczniczych (w tym odczynów poszczepiennych szczepionek) zbierają:
- Urząd Rejestracji Produktów Leczniczych, Wyrobów Medycznych i Produktów Biobójczych,
- podmioty odpowiedzialne wskazane w charakterystyce produktu leczniczego,
- tylko odczyny poszczepienne: Państwowy Zakład Higieny – Narodowy Instytut Zdrowia Publicznego, Państwowa Inspekcja Sanitarna, Państwowa Inspekcja Sanitarna Ministerstwa Spraw Wewnętrznych, Wojskowa Inspekcja Sanitarna.
Po szczepieniu
Nawet po otrzymaniu szczepionki przeciwko COVID-19 nadal ważne jest podjęcie kroków w celu ochrony siebie i innych:
- noszenie maski w miejscach publicznych,
- zachowanie dystansu,
- częste mycie rąk,
- unikanie skupisk ludzi.