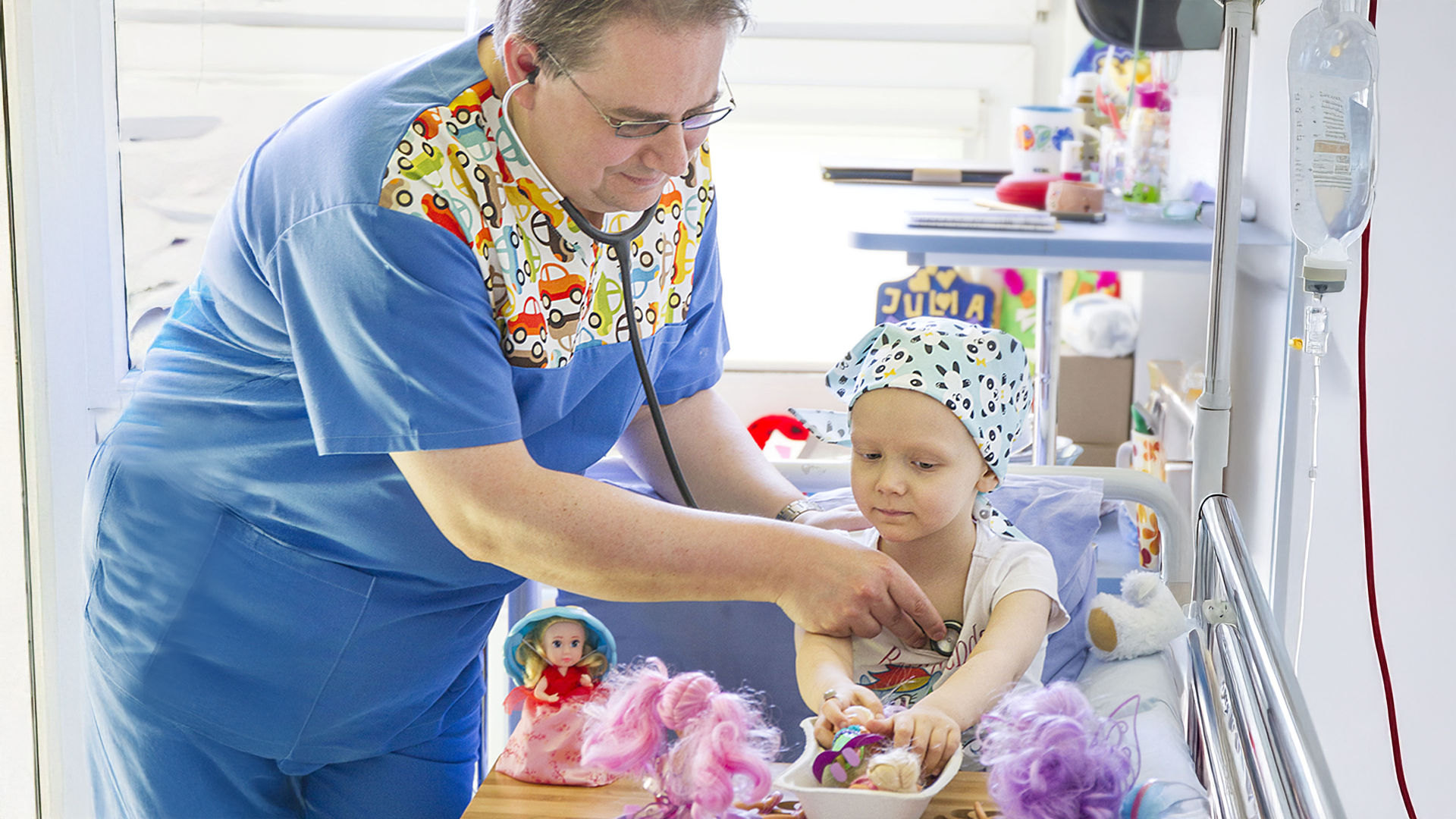
W Polsce co roku na chorobę nowotworową zachorowuje około 1200-1400 dzieci. U dziecka, odwrotnie niż u osób dorosłych, nowotwór rozwija się niezwykle szybko i ma charakter bardzo dynamiczny. Dlatego jeśli bardzo szybko nie zostanie postawiona diagnoza i dziecko nie dostanie leku na czas, leczenie nie zostanie wdrożone niemal natychmiast, to ono umrze. To skutkuje ogromną determinacją w leczeniu dzieci i stąd zapewne tak duży postęp w tej dziedzinie medycyny.
Adrian Urbanek: Dzisiejsza onkologia dziecięca to dziedzina oparta o diagnozę i leczenie genetyczne, medycynę molekularną, immunologię oraz terapie „szyte na miarę”. Z drugiej strony oddział onkologii dziecięcej to miejsce, które wypełniają ludzie: pacjenci, lekarze, rodzice, organizacje pozarządowe, w którym radość z wyleczenia miesza się ogromnym smutkiem, mobilizacja z bezsilnością, nadzieja z beznadzieją.
Co dziś jest tematem w onkologii dziecięcej, o którym warto i trzeba mówić na głos?
Prof. Tomasz Szczepański: Na pewno nie można mówić o beznadziei, a trzeba o nadziei. Na całe szczęście sytuacji, w których na starcie mamy 15 -20% szans na wyleczenie (a tak było kiedyś), jest już niewiele. Praktycznie w ogóle nie zdarza się sytuacja, w której mówimy, że nie będziemy podejmować leczenia, bo rozsiew choroby jest tak duży, że nie jesteśmy w stanie nic zrobić.
Dziś jest odwrotnie – jesteśmy w stanie wyleczyć większość naszych pacjentów, mówimy o ponad statystycznie 80- 85%. Czasem to jest 99% procent, a czasem 50. Ale leczenie podejmujemy zawsze i robimy wszystko, co jest w danym momencie możliwe. Jakość tego leczenia również bardzo się poprawiła.
Działanie przeciwbólowe mamy niezwykle rozwinięte. Na tym oddziale bólu nie powinno być, a jeśli się zdarzy, to trzeba jak najszybciej zadziałać, żeby go uśmierzyć. Bardzo rozwinęła się medycyna wspomagająca. Dziś nie mamy już takiej sytuacji, jak wtedy, kiedy leki przeciwwymiotne praktycznie w ogóle nie działały i każda chemia była związana z takimi dolegliwościami. To już na całe szczęście przeszło już do historii.
A.U. Mimo tego dużego postępu w leczeniu, tych statystycznych kilka, kilkanaście procent niewyleczonych dzieci to ciągle to, co budzi u rodziców i opiekunów największy strach.
T.Sz. To jest najtrudniejsze. Kiedy umiera dziecko, żałoba dotyka cały oddział i przeżywamy ją wszyscy. To są właśnie te sytuacje, których uniknąć się nie da, gdy nawet zastosowanie najnowszych metod leczenia nie jest skuteczne, a czasem powikłania po leczeniu okazują się śmiertelne. To są też takie momenty, kiedy na oddziale u rodziców pojawia się zwątpienie i strach, czy to nie spotka też ich dziecka. Rodzice bronią dzieci przed tymi informacjami, ale widzę, że dzieci są na tyle inteligentne, że wiedzą, iż kolega czy koleżanka odeszli.
A.U. Ta uważność na dziecko jest tutaj chyba bardzo ważna?
T.Sz. Dla nas najważniejsze jest to, i może to dziwnie brzmi, żeby dziecko w szpitalu czuło się dobrze.
Błędem byłoby nie traktować dzieci, tak samo jak dorosłych pacjentów. Bo każdy człowiek i każde dziecko ma swoją podmiotowość i każde dziecko jest inne. Niektóre są bardziej otwarte i wtedy z nimi kontakt łapiemy bardzo szybko. Do innych potrzebujemy czasu, żeby nawiązać relację, otrzymać jakąś informację o tym jak się czuje. Nauczyliśmy się odczytywać te informacje, czasem są to niewielkie sygnały, których nie należy ignorować .
Oczywiście największą część informacji o zdrowiu zawsze pozyskujemy od rodziców. Z tym, że tutaj zawsze ta komunikacja i nasze reagowanie na sygnały dziecka wychodziły nam najlepiej, kiedy dziecko traktowaliśmy, w cudzysłowie, jak dorosłe. Powiedzmy sobie szczerze, że te nasze relacje są nawet bardziej partnerskie czy przyjacielskie niż w sytuacji, gdybyśmy tylko to dziecko, że tak powiem, „głaskali po główce” i traktowali je jako nic nie rozumiejące. Każde dziecko jest indywidualnością, każde jest inne i ma swój sposób zachowania się i rozumienia i to jest piękne, bo tutaj nie ma reguły, nie ma jednego sposobu postępowania wobec każdego dziecka.
A.U. Nawiązując do tych słów, to dotyczy to również samego leczenia – mówi się o „leczeniu szytym na miarę”.
T.Sz. Tak. Nawet ten najczęstszy nowotwór u dzieci, jakim jest ostra białaczka limfoblastyczna, gdzie mamy powiedzmy trochę ponad 200 pacjentów w skali roku w Polsce. To, kiedy badamy te komórki, to powinniśmy mówić, że to nie jest jedna jednostka chorobowa, jedna ostra białaczka limfoblastyczna tylko są to różne ostre białaczki. Bo są oczywiście pewne powtarzalne zmiany genetyczne czy molekularne, ale tych podtypów jest, jak się okazuje, od kilkunastu do kilkudziesięciu.
A.U. Czyli, że niemal każde dziecko ma jedyną w swoim rodzaju chorobę onkologiczną?
T.Sz. Oczywiście nam zależy, żebyśmy mieli taki schemat leczenia, który byłby skuteczny u wszystkich pacjentów, ale jeżeli mamy chorych, gdzie widzimy, że nie reagują na kolejne linie leczenia, to są ośrodki, które potrafią na poziomie genetycznym określić jaki jest to konkretnie typ białaczki i dopasować właściwy lek, w odpowiedniej dawce, konkretnie do tego jedynego przypadku. I wtedy jest to leczenie spersonalizowane – szyte na miarę.
I na całe szczęście tu już nie mówimy o współpracy w obrębie naszego kraju, ale Europy. Bo są takie momenty, gdzie czasami dochodzi do zupełnie niespodziewanego odkrycia i przełomu, kiedy jest jakiś rzadki nowotwór i okazuje się, że jest dla niego terapia, konkretna terapia, która sprawia, że kiedyś trudno było wyleczyć, a teraz można. I my o tym wiemy bardzo szybko i możemy to zastosować u nas w Polsce.
A.U. Onkologii dziecięcej nie da się uprawiać w pojedynkę.
T.Sz. Już od dawna tak jest. Ta tradycja w Polsce ma już sporo ponad 50 lat. To jest wartość, którą zawdzięczamy naszym nauczycielom, poprzednikom.
Jeżeli by ktoś kiedykolwiek chciał nakręcić film o onkologii dziecięcej to nie będzie on miał tytułu „Bogowie”, bo tutaj nie ma miejsca na jakieś tam kreowanie nadmiernych autorytetów. Tu ważny jest zespół.
Dlaczego? Wszystkie nowotwory u dzieci, łącznie z najczęstszą białaczką limfoblastyczną to są choroby rzadkie i ultrarzadkie (występują u mniej niż 5 na 10 000 osób, a choroby ultrarzadkie dotykają mniej niż 1 na 50 000 osób) . To oznacza, że powiedzmy sobie szczerze, niewielu ekspertów zna się bardzo dobrze na wszystkim.
W związku z tym, jak to zrobić, żebyśmy mogli służyć pacjentom najlepiej? Każdy z ośrodków w Polsce ma swoją w cudzysłowie działkę w onkologii dziecięcej, którą się zajmuje i nie tylko robi to na podwórku krajowym, ale przede wszystkim też utrzymuje kontakty z wiodącymi ośrodkami w Europie czy Stanach Zjednoczonych. Dzieje się to po to, by zapewnić standardy leczenia w Polsce takie same jak na świecie. Ośrodki na tym korzystają, bo mogą rozwijać się na polu naukowym, ale też wszyscy korzystają później ze swoich osiągnięć nawzajem.
A.U. Prowadzona przez profesora klinika w Zabrzu koordynuje leczenie białaczki limfoblastycznej w całej Polsce wykorzystując bardzo nowoczesne narzędzia.
T.Sz. Najpierw przez długie lata dotyczyło to tylko niemowląt, czyli dzieci do pierwszego roku życia, gdzie są osobne protokoły leczenia. A teraz już prawie 10 lat koordynujemy całościowy protokół leczenia. Wykorzystujemy tutaj pracownię cytometrii przepływowej, która jest centralną pracownią, jeśli chodzi właśnie o diagnostykę białaczki limfoblastycznej w Polsce. Dzięki tej inwestycji, i od razu zaznaczam do której przyczyniła się Fundacja ISKIERKA i WOŚP, potwierdzamy diagnozę i monitorujemy białaczki u dziecka.
A.U. Ta technologia pozwala niezwykle precyzyjnie monitorować chorobę resztkową przyczyniając się znacznie do poprawy wyników leczenia.
T.Sz. Tak. Przez wiele lat domeną hematologii był mikroskop. Hematolog zawsze sam patrzył przez mikroskop i sprawdzał czy po zastosowanym leczeniu w organizmie dziecka są komórki nowotworowe, które opierają się chemioterapii. Jeszcze do zeszłego roku stał także na moim biurku. Dziś to już nie hematolog, ale wyspecjalizowany diagnosta to robi, ale w międzyczasie okazało się, że techniki immunologiczne i molekularne są precyzyjniejsze.
My monitorujemy chorobę resztkową na wczesnym etapie, metodami immunologicznymi, później robi to także laboratorium ONCOLAB z Łodzi metodami molekularnymi – pracownia zaznaczę ufundowana przez WOŚP.
Pracownia cytometrii przepływowej pozwala na znalezienie jednej komórki nowotworowej pomiędzy 100 tysiącami komórek prawidłowych. Mikroskop daje to na poziomie zaledwie kilku procent. Szybka analiza dużych populacji komórek jest kluczowa w hematoonkologii, bo potrafi wykryć komórki nowotworowe, które przetrwały zastosowane leczenie, ale też pozwala szybko wykryć ewentualny nawrót choroby.
A.U. Wspominał Pan o organizacjach pozarządowych, które pozyskiwały środki na drogi sprzęt medyczny.
T.Sz. Zawsze było i będzie miejsce na działania wspierające dla organizacji pacjenckich. I tak jest na całym świecie. Bo są takie elementy procesu leczenia, których nie zabezpieczy szpital czy Narodowy Fundusz Zdrowia.
20 lat współpracujemy z Fundacją ISKIERKA. Dzięki temu wsparciu pozyskaliśmy cytometr, który pozwala na bardzo zaawansowaną diagnostykę, po drugie mamy zapewnioną dodatkową opiekę psychologiczną, którą częściowo daje szpital, ale ona jest potrzebna również poza godzinami pracy nie tylko dla dzieci, ale także rodzin czy personelu.
Ale to co dla nas ważne to codzienna obecność na oddziale. To element organizowania też trochę życia na oddziale i tego poza oddziałowego. Bo to, jak już wspominałem jest ważne, żeby dziecko tutaj czuło się dobrze. Żeby pamiętało, że były dobre zabawy, dobre gry, dobre warsztaty czy spotkania z ludźmi, których te dzieci są fanami , a nie tylko chemia i różnego typu niedogodności.
A.U. 15 lutego obchodzimy Światowy Dzień Świadomości Chorób Nowotworowych u Dzieci. O czym warto mówić w tym dniu?
T.Sz. Najważniejsze jest to, żeby nie zapominać o onkologii dziecięcej. My nie chcemy mówić o sprawach wzruszających, łzawych, ale o tym jak tę onkologię dalej rozwijać. O konkretach. Bo to jest tak, że my pokazujemy, w jaki sposób współpracujemy, że osiągamy dzięki temu znakomite rezultaty.
Natomiast potrzebujemy pozytywnego klimatu i przede wszystkim finansowania na takim poziomie, który pozwoli nam też stosować te nowoczesne terapie. Są przed nami kolejne (europejskie) badania niekomercyjne, do których jesteśmy zaproszeni, ale my potrzebujemy pokrycia w infrastrukturze takiego badania klinicznego. I to są pieniądze, które są dla nas niezbędne.
Z drugiej strony oddział onkologii dziecięcej to miejsce, na którym długo się przebywa i to powoduje, że zawiązują się przyjaźnie, budują więzi, które trwają przez okres leczenia, a czasem także po. Czasem wydaje nam się, że ten czas spędzony w szpitalu jest czasem straconym, a jest odwrotnie.
To jest dla nas ważne, kiedy nas odwiedzają pacjenci. Ostatnio właśnie był piętnastolatek, którego leczyliśmy jako niemowlaka. To są te momenty, kiedy człowiek cieszy się najbardziej, bo widzi, że osiągnęliśmy po pierwsze to, że nie ma choroby nowotworowej, a po drugie, że ten młody człowiek, kiedyś dziecko, dziś wkracza w dorosłe życie i żyje pełnią życia.
Rozmawiał Adrian Urbanek, dziennikarz, redaktor Portalu Onkorodzice.pl
Fot. Archiwum Fundacja ISKIERKA
Portal onkorodzice.pl wspiera EC Zagłębie Dąbrowskie