Jak działa radioterapia?
Radioterapia wykorzystuje wiązki promieniowania, promienie rentgenowskie lub protony w celu zmniejszenia guza nowotworowego. Działa poprzez uszkodzenie DNA wewnątrz komórek nowotworowych, co prowadzi do ich śmierci, nowotwór zmniejsza się, a jeżeli jest wrażliwy na promienie, bezpowrotnie znika. Promieniowanie jest celowane w nowotwór, jednak może także uszkodzić pobliską zdrową tkankę, które może powodować różne skutki uboczne. Wpływ rozwój technik komputerowych (wprowadzenie trójwymiarowego planowania, modulacja intensywności dawki (IMRT- intensity modulated radiotherapy), napromienianie monitorowane obrazem (IGRT-image guided radiotherapy), dynamiczne techniki łukowe (VMAT-volumetric modulated arc therapy) oraz osiągnięcia w dziedzinie genetyki i radiobiologii znacznie poprawiły precyzyjność i skuteczność radioterapii oraz ograniczyły ilość skutków ubocznych. W radioterapii dziecięcej dąży się do maksymalnego ograniczenienia dawki promieniowania w tkankach zdrowych, aby zmniejszyć ryzyko wystąpienia działań niepożądanych.
Na podstawie wieloletnich obserwacji wyników leczenia radioterapią, nowotwory u dzieci można podzielić pod kątem wrażliwości na naświetlanie na dwie grupy:
- o wysokiej promieniowrażliwości – np. białaczki, chłoniaki złośliwe, neuroblastoma,
- o niskiej promieniowrażliwości – m.in. mięsaki tkanek miękkich, czerniak złośliwy, glejak wielopostaciowy.
Niestety nie każdy nowotwór o wysokiej promieniowrażliwości da się wyleczyć. Na skuteczność radioterapii wpływa kilka czynników takich jak: lokalizacja guza, jego wielkość czy też bliskość narządów o niskiej dawce tolerancyjnej. Podstawą tej terapii onkologicznej jest dobra diagnostyka wstępna i oszacowanie stopnia zaawansowania choroby, co pozwala optymalnie zaplanować przebieg napromieniowania.
Dawka promieniowania jest wyrażana w Gy (grey), a terapię dzieli się na wiele dawek tzw. frakcyjnych (dziennych), które składają się na dawkę końcową. Skuteczność biologiczna napromieniania rośnie wraz z wysokością pojedynczej dawki frakcyjnej. U dzieci stosuje się niższe dawki frakcyjne oraz końcowe w porównaniu z dorosłymi. Wielkości te zależą od typu guza, wieku dziecka oraz wielkości obszaru planowanego do napromieniania. Dawka frakcyjna w zależności od wieku dziecka i wielkości napromienianego obszaru waha się od 1,2 do 2,0 Gy 1.
Planowanie terapii i przygotowanie pacjenta
KONSULTACJA
Na wstępie lekarz najczęściej przedstawia rodzicom i dziecku plan leczenia, cel radioterapii i ewentualne skutki uboczne. Szczególnie u małych dzieci omawiana jest z rodzicami konieczność sedacji (pełnego znieczulenia), która zalecana jest pacjentom mającym problem z leżeniem nieruchomo przez dłuższy czas. Po takich ustaleniach pacjent i rodzina są proszeni o wyrażenie zgody na rozpoczęcie leczenia.
SYMULACJA
Przed rozpoczęciem radioterapii pacjent niezbędne jest szczegółowe trójwymiarowe zaplanowanie terapii dopasowane indywidualnie dla każdego pacjenta. Do tego celu wykorzystywana jest tomografia komputerowa i symulator – urządzenie diagnostyczne z lampą RTG, która umożliwia określenie obszaru napromieniania, aby radioterapia dotarła dokładnie tam, gdzie zaplanowali to lekarze.

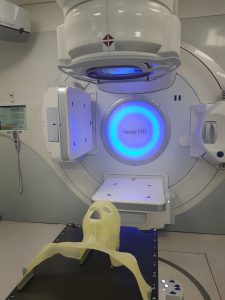
Podczas symulacji pacjent ma wykonywaną indywidualnie maskę lub odlew ciała, które pomogą mu leżeć we właściwej pozycji podczas leczenia. Maska to kształtowana na ciepło siatka, która po stwardnieniu przylega ściśle do określonej części ciała pacjenta. Jest ona zakładana tuż przed zabiegiem i mocowana do podestu, na którym leży dziecko.
W Centrum Radioterapii Nowotworów Wieku Dziecięcego w Warszawie przy ulicy Wawelskiej 15 spełniane są tam dziecięce fantazje dotyczące dekoracji na masce (może znaleźć się na niej Spiderman czy kolorowe kwiatki).
Pozycja i ułożenie ciała są kontrolowane przy użyciu centratorów laserowych. Efektów napromieniania nie widać gołym okiem, podczas zabiegu pacjent nic nie czuje, poza dyskomfortem spowodowanym unieruchomieniem.
Gdzie jest przeprowadzana radioterapia?
Terapię naświetalaniem u dzieci przeprowadza się w wyspecjalizowanym ośrodku przystosowanym specjalnie na potrzeby leczenia dzieci, z przeszkolonym i doświadczonym personelem i wyposażonym w wysokiej jakości sprzęt (akceleratory). Jednym z takich miejsc jest Centrum Radioterapii Nowotworów Wieku Dziecięcego w Warszawie przy ulicy Wawelskiej 15. Cały personel, zarówno lekarze jaki i pielęgniarki i technicy przeszli przeszkolenie psychoonkologiczne, są doświadczeni i przygotowany do pracy z dziećmi. Miejsce jest wyposażone w nowoczesne urządzenia, wnętrza cieszą oczy kolorowymi, bajkowymi ilustracjami, a do dyspozycji dzieci jest wiele zabawek.
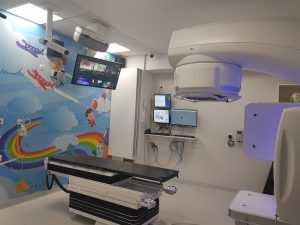
Poszczególne sale są tak zaprojektowane, aby zarówno dziecko jak i rodzic czuli się w nich jak najlepiej.



Jak przebiega radioterapia?
Terapia przebiega wieloetapowo, pojedynczy zabieg nie jest długi (często trwa kilkanaście minut), ale wymaga z wielu powtórzeń. Organizm nie kumuluje dawek promieniowania, jednak skutki jego działania narastają po kolejnych zabiegach i nowotwór stopniowo znika.
Skutki uboczne radioterapii
Rodzaj i nasilenie wczesnych objawów zależy od obszaru napromienianego i wielkości dawki, jaka ma być podana. Ze względu na zmniejszanie dawek promieniowania u dzieci w ostatnich latach rzadziej obserwowane są odczyny skórne. U dzieci, które mają poddany napromieniowaniu obszar ośrodkowego układu nerwowego czy jamy brzusznej, mogą pojawić się objawy ze strony przewodu pokarmowego, jednak po podaniu leków przeciwwymiotnych i przeciwbiegunkowych najczęściej terapia może być kontynuowana. W przypadku wzmożonego ciśnienia wewnątrzczaszkowego dobre efekty przynosi leczenie przeciwobrzękowe, a w oporniejszych przypadkach stosuje się zastawki komorowo-otrzewnowe.
Po pierwszych 2-3 tygodniach od rozpoczęcia radioterapii może pojawić się ostry odczyn popromienny, który może trwać dokona całej terapii lub jeszcze po jej zakończeniu. Szczególnie wrażliwe na napromieniowanie są takie tkanki jak: skóra, błona śluzowa jamy ustnej, gardła i krtani, jelita oraz płuca.
Najczęściej występujące skutki uboczne radioterapii to:
- problemy skórne – w obszarze poddanym naświetlaniu, skóra może przesuszać się, może pojawić się swędzenie, zaczerwienienie, złuszczanie, bolesność czy obrzęk. Częste zabiegi powodują, że skóra nie nadąża się regenerować co może zaostrzać objawy, dlatego warto zadbać o nią podczas leczenia – unikać drapania, bardzo ciepłych i zimnych kąpieli, chronić przed słońcem i nosić miękkie ubrania (np. z bawełny),
- zmęczenie – może ono wynikać z lęku, niedokrwistości, infekcji czy być efektem przyjmowanych leków. Warto zadbać o długi sen i umiarkowane codzienne ćwiczenia – chociażby spacer,
- brak apetytu – powodowany jest najczęściej przez nudności, wymioty, biegunki, trudności w połykaniu, suchość lub ból w jamie ustnej. Warto próbować różnych sposobów, aby zachęcić dziecko do jedzeni, bo odpowiednio zbilansowana dieta wzmacnia organizm, zwiększa szanse na pokonanie choroby może minimalizować negatywne skutki radioterapii. Dzielenie posiłków na kilka mniejszych, urozmaicanie jadłospisu, wprowadzanie nowych produktów, ciekawie podane i udekorowane jedzenie mogą pomóc w przełamaniu niechęci do jedzenia. Warto przemycać (np. w zupach krem) kaszę, ryż, ziemniaki, mięso, jajka, masło czy olej, aby posiłki były bardziej wartościowe. Potrawy przestudzone mogą być lepiej tolerowane, gdyż osłabiają nudności. W razie utraty masy i warto pomyśleć o specjalnych preparatach odżywczych, uzupełniających dietę – wybór skonsultuj z lekarzem. Pamiętaj też o dobrym nawodnieniu, najlepiej podawać dziecku bardzo często po kilka łyków wody
Radioterapia w leczeniu paliatywnym
Radioterapia może być także elementem leczenia paliatywnego – zastosowanie wysokiej dawki promieniowania w krótkim czasie może być skutecznym leczeniem przeciwbólowym, jednak zawsze należy w pierwszej kolejności rozważyć leczenie farmakologiczne.
Źródło- Zdjęcia: Centrum Radioterapii Nowotworów Wieku Dziecięcego w Warszawie przy ulicy Wawelskiej 15
- Źródło: „Wprowadzenie do onkologii i hematologii dziecięcej, redakcja Jerzy R. Kowalczyk, Warszawa 2011[↩]